La gestione delle infezioni delle vie urinarie sul territorio
Secondo quanto emerso dal rapporto dell’Agenzia italiana del farmaco (AIFA), presentato nel 2019 sui dati del consumo di antibiotici in Italia nel 2017, il 90% del consumo degli antimicrobici ad uso sistemico a carico del SSN (19,7 DDD/1000 ab die), viene prescritto in ambito territoriale dai medici di medicina generale (MMG) o dal pediatra di libera scelta, mentre il restante 10% viene acquistato nelle strutture sanitarie pubbliche.
La medicina generale rappresenta quindi un punto focale per il monitoraggio del consumo quantitativo e qualitativo dell’uso degli antibiotici sul territorio e per l’implementazione di iniziative di informazione e formazione per migliorare l’appropriatezza prescrittiva. In quest’ambito si riscontrano però anche le maggiori difficoltà per l’uso appropriato di questi farmaci. Le cause più comuni dell’uso inappropriato di antibiotici risultano essere per i medici la paura di complicanze, il carico di lavoro, l’esperienza e la pressione esercitata dai pazienti.
La prescrizione di antibiotici in medicina generale ha alcune caratteristiche che possono rendere difficoltoso un uso appropriato:
-
Nella maggior parte dei casi è impossibile basarsi sull’identificazione del germe responsabile dell’infezione sia per la difficoltà ad ottenere risposte tempestive alle indagini diagnostiche, sia per la frequente necessità di iniziare tempestivamente la terapia e quindi prima di poter eseguire indagini microbiologiche.
-
La clinica, che dovrebbe rappresentare la guida alla prescrizione, necessita di essere affiancata dai dati epidemiologici. Tuttavia le resistenze ai principali antimicrobici variano molto nel territorio e spesso non sono disponibili i dati di antibiotico resistenza per le realtà locali.
-
Esiste una cattiva cultura nella popolazione, spesso alimentata anche dai media, che spinge verso l’uso improprio degli antibiotici, che non sempre il medico ha modo e tempo di contrastare.
La grande prevalenza a livello comunitario delle infezioni delle vie urinarie (IVU), insieme al fatto che la quasi totalità della letteratura si trovi concorde nel trattare tali patologie facendo ricorso a una terapia antibiotica empirica, permette di comprendere come il miglioramento dell’approccio clinico a queste infezioni possa avere un grande impatto per il contenimento del fenomeno dell’antimicrobico-resistenza (AMR) e la riduzione della spesa sanitaria.
Importante dunque è la disponibilità di dati epidemiologici territoriali, meglio ancora se locali, con cui il medico di medicina generale possa familiarizzare per rendere più mirata e appropriata la prescrizione antibiotica.
In quest’ottica i dati che emergono dall’analisi delle 65.546 urinocolture raccolte in Toscana nel biennio 2017/2018 vogliono fornire al MMG operante ulteriori strumenti per migliorare la gestione diagnostico-terapeutica delle IVU, in modo da ridurre l’impatto di queste sull’incremento del fenomeno dell’antimicrobico-resistenza. Le urinocolture raccolte sono state indagate per caratteristiche clinico-anamnestiche dei pazienti, per prevalenza degli agenti eziologici più frequenti e loro resistenza antibiotica in rapporto all’ambiente in cui si sono sviluppati.
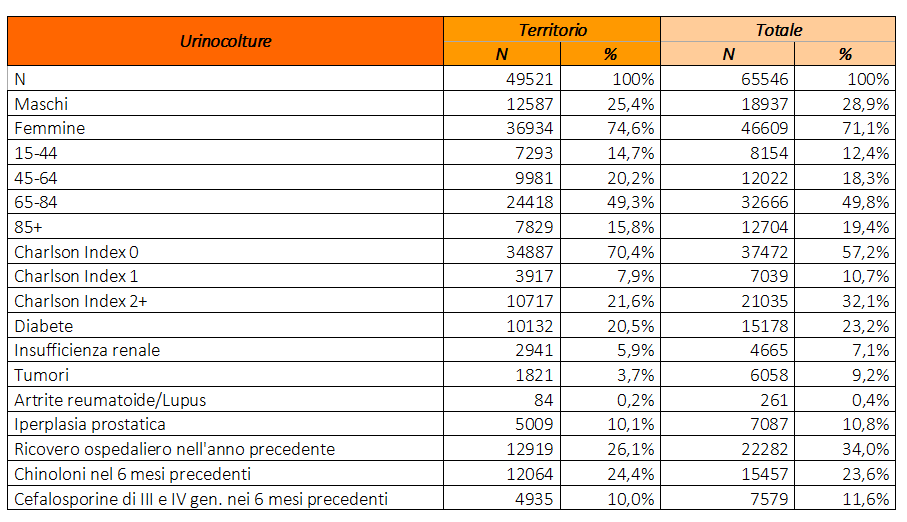
Il 74,6% delle urinocolture positive appartiene a pazienti di sesso femminile, e questo dato è in linea con la quasi totalità letteratura per la quale le IVU sono infezioni più frequentemente appannaggio della donna, ma il gap tra i 2 sessi si riduce tra i pazienti ricoverati (60,8% nelle femmine vs 39,2% nei maschi): questo probabilmente si spiega col fatto che in ambiente ospedaliero, il rischio di colonizzazione e infezione delle vie urinarie è maggiormente determinato da altre condizioni predisponenti.
La maggior parte dei campioni raccolti appartiene a pazienti tra i 64 e gli 85 anni (49,3%), che sono quelli che necessitano più frequentemente dell’urinocoltura essendo più spesso affetti da quelle patologie o portatori di quelle condizioni parafisiologiche (come l’iperplasia prostatica nell’uomo e il prolasso di organi pelvici nella donna) che configurano il quadro di IVU complicata.
I dati suggeriscono poi un grado di associazione fra risultato positivo del campione e l’indice di comorbidità; infatti, il 20,5% dei pazienti ha diagnosi di diabete, il 10,1% è portatore di iperplasia prostatica, mentre le neoplasie sembrano costituire un fattore di rischio solo tra i pazienti ricoverati.
Il 64,1% dei soggetti con urinocoltura positiva ha alle spalle un’ospedalizzazione o un accesso al Pronto soccorso nel mese precedente, mentre il 26,1% è stato ricoverato nell’anno precedente. Questo denota come il contatto con strutture ospedaliere costituisca un fattore di rischio per la colonizzazione o l’infezione delle vie urinarie.
Infine si registra una significativa associazione con terapie antibiotiche assunte nei 6 mesi precedenti, in particolar modo con chinolonici (24,4%) e cefalosporine di III e IV generazione (10,0%), i quali potrebbero aver causato un’alterazione del normale microbiota tale da favorire la crescita del ceppo patogeno.
Per quanto riguarda gli agenti eziologici, è confermata la netta prevalenza dei microrganismi appartenenti alla famiglia delle Enterobacteriacae, con E. Coli che è di gran lunga l’agente riscontrato con maggiore frequenza (53.5% del totale), seguito da Klebsiella Pn. (12.0%) ed E. Faecalis (11.6%).
Questi dati, integrati con quelli della letteratura nazionale ed internazionale a disposizione, portano a concludere che la necessità di eseguire un esame colturale delle urine, nella maggioranza dei casi deve essere riservata alle IVU complicate.
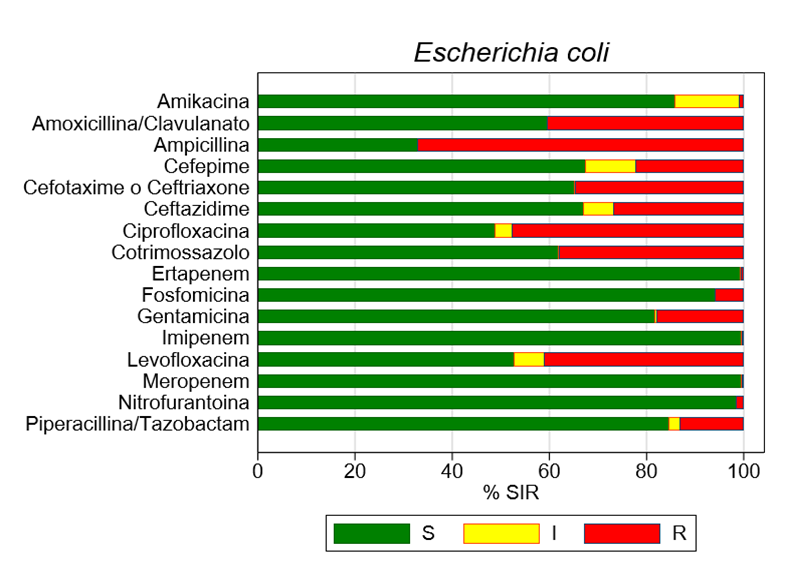
Le analisi eseguite su E. coli mettono poi in evidenza che i profili di resistenza più bassi sono appannaggio di nitrofurantoina e fosfomicina, che sono quindi da privilegiare nella terapia empirica delle IVU. Emerge invece che fluorochinoloni e cotrimossazolo hanno in Toscana percentuale di resistenza tali da sconsigliarne l’uso per linee guida.
In conclusione possiamo affermare che una gestione ragionata delle IVU è il risultato di un’integrazione di un lavoro clinico-anamnestico ed epidemiologico, che da un lato ci permette di porre il giustificato sospetto di IVU e di individuare pazienti a maggior rischio di infezione multi-resistente, dall’altro di conoscere i pattern di prevalenza e resistenza dei vari agenti eziologici presenti sul territorio in cui si opera al fine di prescrivere la terapia antibiotica più efficace e che abbia il minor impatto possibile sull’AMR.
